
Krampfadern betreffen am häufigsten das Venensystem der Beine. Äußere Erscheinungen (hervortretende, knotige blaue Äderchen, Schwellungen) sind nicht nur ein kosmetisches Problem, sondern Anzeichen einer schweren Erkrankung, die sich mit der Zeit verschlimmert.
Was sind Krampfadern: Definition der Krankheit?
Das Wort „Krampfadern" kommt vom lateinischen varix – „Schwellung". Der Name spiegelt den pathologischen Prozess vollständig wider: Die Wände der Venen werden dünner und an einigen Stellen bilden sich Erweiterungen (sackförmige Schwellungen) und Knoten.
Der erste Fall von Krampfadern wurde in einem Dokument aus dem Jahr 86 v. Chr. erwähnt. Chr. : Der römische Feldherr Gaius Marius klagte über Schmerzen in seinen Beinen aufgrund „geschwollener blauer Adern".
Die Hauptursache für die Entstehung von Krampfadern (Krampfadern, Krampfadern) ist ein Druckanstieg im System der oberflächlichen Gefäße. Begünstigt wird dies durch bestimmte Krankheiten, hormonelle Veränderungen und eine sitzende Lebensweise.
Auch unter dem Einfluss dieser Faktoren funktionieren die Gefäße zunächst normal, doch nach und nach verformen sie sich, verändern ihre Struktur und können das Blut nicht mehr vollständig transportieren.
Krampfadern können fast überall am Körper entstehen, am häufigsten treten sie jedoch in den unteren Extremitäten auf. Wenn von Krampfadern die Rede ist, bezieht man sich daher standardmäßig auf das Problem der Beine.
Code für Krampfadern in ICD-10
Die Internationale Statistische Klassifikation von Krankheiten und damit verbundenen Gesundheitsproblemen, zehnte Revision (ICD-10), umfasst mehrere Arten von Krampfadern.
I83 - Krampfadern der unteren Extremitäten:
- I83. 0 - Krampfadern der unteren Extremitäten mit Geschwüren;
- I83. 1 - Krampfadern der unteren Extremitäten mit Entzündung;
- I83. 2 - Krampfadern der unteren Extremitäten mit Geschwüren und Entzündungen.
85 - Krampfadern der Speiseröhre:
- I85. 0 - Krampfadern der Speiseröhre mit Blutung;
- I85. 9 - Krampfadern der Speiseröhre ohne Blutung.
I86 – Krampfadern anderer Lokalisation:
- I86. 0 - Krampfadern der sublingualen Venen;
- I86. 1 - Krampfadern des Hodensacks (anatomische Formation bei Männern: ein Behälter für die Hoden und ihre Anhängsel);
- I86. 2 - Krampfadern des Beckens;
- I86. 3 - Krampfadern der Vulva (der äußeren Genitalien einer Frau);
- I86. 4 - Krampfadern des Magens.
O22. 0: Krampfadern der unteren Extremitäten während der Schwangerschaft.
In unserem Land leiden 30 Millionen Menschen an verschiedenen Formen von Krampfadern. Ein Drittel von ihnen hat Komplikationen: trophische Geschwüre. Ein offener Defekt in der Haut oder den Schleimhäuten, der aufgrund einer gestörten Blutzirkulation und Gewebeinnervation entsteht.
Der Mechanismus der Entstehung von Krampfadern.
Die pathologischen Reaktionen des Körpers sind bei allen Arten von Krampfadern gleich, unabhängig von der Ursache des Problems. Das Verständnis der anatomischen Merkmale von Blutgefäßen hilft zu verstehen, wie und warum sich die Krankheit entwickelt.
Wie sich Blut durch den Körper bewegt
Im menschlichen Körper gibt es zwei Arten von Gefäßen: Venen und Arterien. Das Blut fließt durch die Arterien vom Herzen zu allen Organen und Geweben. Dies geschieht unter hohem Druck (70 bis 120 mm Hg) und mit hoher Geschwindigkeit.
Blut fließt durch Venen aus Organen und Geweben und wird mit niedrigem Druck (0 bis 20 mm Hg) zum Herzen geleitet.
Die Wände von Venen sind weniger dick und elastisch als die Wände von Arterien und enthalten im Gegensatz zu Arterien keine so entwickelte Muskelschicht. Daher sind Krampfadern nur in Venen möglich, nicht jedoch in Arterien.
Menschliches arterielles und venöses Kreislaufsystem. Venen sind blau und Arterien rot dargestellt.
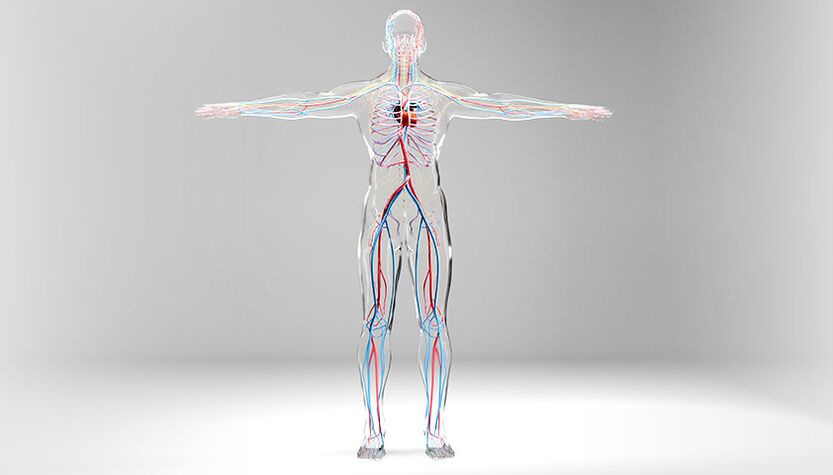
Um das Blut von der Peripherie ins Zentrum zu transportieren, ist ein niedriger Druck in den Venen notwendig. Doch gleichzeitig stößt der Blutfluss auf dem Weg zum Herzen auf ein Hindernis: die Schwerkraft. Diese Kraft zwingt das Blut, durch die Venen zurückzuströmen.
Man hört oft, dass Krampfadern die Strafe der Menschheit für den aufrechten Gang seien. Schließlich ist die längste Strecke, die Blut im Körper zurücklegen muss, um die Schwerkraft zu überwinden, der Weg von den Füßen zum Herzen. Die Bewegung des Blutes durch die Venen wird durch Herzkontraktionen, Muskelpumpen der umliegenden Muskeln und Unterdruck im Brustkorb beim Einatmen sichergestellt.
Bei gesunden Gefäßen wird der Rückfluss des Blutes durch Klappen an den Innenwänden der Venen verhindert. Die Klappen wirken wie Einweg-Schwingtüren: Sie öffnen sich und ermöglichen den Blutfluss zum Herzen und schließen sich sofort, wenn die Schwerkraft versucht, das Blut herauszudrücken.
Es sind nicht nur die Klappen, die den Venen dabei helfen, Blut zum Herzen zu transportieren, sondern auch die Muskeln, die die Gefäße umgeben. Durch die Kontraktion und Entspannung tragen die Muskeln dazu bei, das Blut durch die Venen zu transportieren. Dieser Mechanismus funktioniert nur, wenn sich eine Person bewegt. Bei längerem Stehen oder Sitzen ist die Muskelpumpe praktisch inaktiv.
Die Höcker der Venenklappen zeigen immer in die Richtung des Blutflusses: zum Herzen.
Wie Scheitern und Krankheit entstehen
Ein Druckanstieg im Venensystem stört die Funktion seines Klappenapparates und führt zu einem umgekehrten Blutfluss durch die Gefäße. Dadurch sowie durch Stagnation von überschüssigem Blut, Schwäche des Klappenapparates (z. B. bei Erkrankungen des Bindegewebes) dehnt sich das Lumen der Venen aus, die Wände verformen sich, werden dünner und haben die Form eines Lokals Tasche. Es bilden sich Beulen (Knoten).
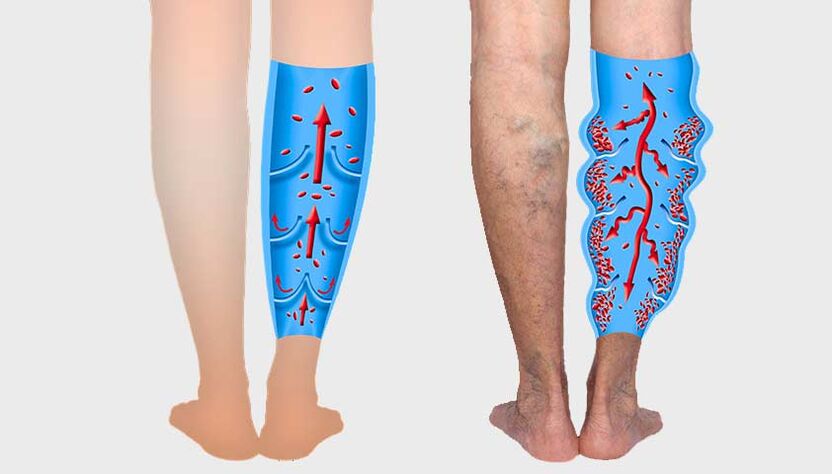
Der Vorgang ähnelt dem Aufblasen eines Ballons: Lässt man die Luft nicht entweichen, bläht sich der Ballon immer weiter auf.
Auf der linken Seite ist der normale Blutfluss zu sehen; rechts: multidirektionaler Blutfluss aufgrund schlechter Funktion der Venenklappen, Gefäßverformung
In den Beinen gibt es oberflächliche und tiefe Venen. 85–90 % des gesamten Blutvolumens fließen durch die tiefen, nur 10–15 % durch die oberflächlichen. Die Wände der tiefen Venen sind dichter und besser an die Zunahme des Blutvolumens angepasst. Und die oberflächlichen Venen in den Beinen sind dünner und anfälliger für Krampfadern.
Im Becken und im unteren Teil der Speiseröhre befinden sich große Venengeflechte, die ebenfalls eine Krampfaderumwandlung erfahren können. In den Venen des kleinen Beckens ist der Entstehungsmechanismus der Krankheit der gleiche wie in den unteren Extremitäten. Aber Krampfadern der Speiseröhre entstehen aus einem anderen Grund: aufgrund von portaler Hypertonie – erhöhtem Druck im Pfortadersystem, der sich bei Leberzirrhose, Hepatitis, parasitären Leberläsionen, Fetthepatose usw. entwickelt.
Ursachen von Krampfadern
Mehrere Faktoren tragen zur Entstehung von Krampfadern in den Beinen bei. Die wichtigsten sindKlappeninsuffizienzUNDNachlass. Es ist bekannt, dass ein Viertel der Patienten nahe Verwandte hatte, die an irgendeiner Form von Krampfadern litten.
Übergewicht. Je mehr zusätzliche Kilos ein Mensch hat, desto größer ist die Belastung des Venensystems. Mit der Zeit können die Venen diesen Druck nicht mehr aushalten: Das Lumen der Gefäße vergrößert sich und die Klappen in ihren Wänden schließen nicht mehr vollständig. Die Folge ist eine Blutstagnation und die Entstehung von Krampfadern.
Schwangerschaft. Hormonelle Veränderungen treten im Körper einer Frau auf, das Körpergewicht, der intraabdominale Druck und das zirkulierende Blutvolumen nehmen zu; Dies führt zu einer Unterbrechung des Abflusses, zu einer Dehnung der Venenwände und zu Veränderungen in der Funktion des Klappenapparates.
Nach der Geburt nimmt der Durchmesser der erweiterten Venen ab, erreicht aber nicht immer wieder den ursprünglichen Wert. Bei weiteren Schwangerschaften steigt das Risiko, Krampfadern zu entwickeln.
Alter. Krampfadern betreffen meist Menschen über 50 Jahre. Je älter ein Mensch ist, desto stärker verschleißen die Venenklappen, während sich die Erholungsprozesse verlangsamen und der Mechanismus der pathologischen Erweiterung der Venen aktiviert wird – die Entstehung von Krampfadern.
venöser RefluxVenöser Rückfluss Rückfluss von Blut durch die Venen aufgrund des Widerstands gegen den Blutfluss, lat. Reflux – „rückwärts fließen". Es kommt bei 10–15 % der Schulkinder im Alter von 12 bis 13 Jahren vor. Die Krankheit „verjüngt" sich durch eine sitzende Lebensweise und Übergewicht.
Krampfadern der unteren Extremitäten entstehen schneller, wenn zusätzliche Risikofaktoren vorliegen.
Risikofaktoren, die zur Entstehung von Krampfadern in den Beinen beitragen:
- mangelnde körperliche Aktivität: Bei Bewegung regt die Muskulatur die Durchblutung der Venen an, und ohne Bewegung kann die Durchblutung der Venen erschwert sein;
- Rauchen – im Tabakrauch enthaltene Chemikalien schädigen die Wände der Blutgefäße, wodurch sich ihr Lumen verengt, der Blutfluss erschwert wird und es zu Stagnation kommt, was zum Auftreten von Krampfadern führt;
- Berufe, bei denen man lange stehen oder sitzen muss (Friseur, Chirurg, Koch, Kellner, Fahrer und Büroangestellter), sind gefährdet;
- Wechseljahre – bei Frauen im Alter von 40 bis 50 Jahren nimmt die Produktion von Sexualhormonen (Östrogen und Progesteron) ab und gleichzeitig nimmt der Tonus der Venenwand ab. Dadurch erhöht sich das Risiko für Krampfadern.
Frauen leiden drei- bis viermal häufiger an Krampfadern als Männer. Dies geschieht aufgrund hormoneller Schwankungen (Menstruationszyklus, Schwangerschaft, Wechseljahre).
Während der Schwangerschaft können Krampfadern verschiedene Körperteile betreffen: Beine, Oberschenkel, Vulva.

Krampfadern können nicht nur an den unteren Extremitäten, sondern auch an anderen Körperstellen auftreten.
Die Hauptursachen für Krampfadern an verschiedenen Stellen.
Krampfadern der Speiseröhre.
Veränderungen in den Venen der Speiseröhre mit einer ungleichmäßigen Vergrößerung ihres Lumens, Vorstehen der Wand und der Entwicklung einer knotigen Windung der Gefäße. Es kommt oft zu einer lebensbedrohlichen Komplikation: Blutungen.
Gründe:
- Zirrhose
- Leberkrebs
- andere Krankheiten, die einen erhöhten Druck im Pfortadersystem verursachen – sammelt Blut aus den Bauchorganen
Krampfadern des Hodensacks (Varikozele)Pathologische Erweiterung der Venen des Plexus pampiniformis des Hodens. Sie äußert sich durch Krampfadern im Hodensack und eine gestörte Durchblutung.
Gründe:
- Angeborene Insuffizienz der Klappen der Hodenvenen (meist der linken).
- mechanische Kompression der Hodenvene (Leistenbruch)
Krampfadern des Beckens.
Es ist durch eine Erweiterung der Eierstockvenen und intrapelvinen Venengeflechte unterschiedlichen Durchmessers gekennzeichnet. Die Erkrankung wird auch als Beckenstauungssyndrom bezeichnet.
Gründe:
- Syndrom der polyzystischen Eierstöcke
- zwei oder mehr Schwangerschaften
- hormonelle Dysfunktion
Krampfadern der Vulva.
Krampfadern des Beckens, die die Gefäße der Lippen und des Perineums betreffen.
Gründe:
- Kompression der retroperitonealen Gefäße durch die Gebärmutter während der Schwangerschaft
- erhebliche körperliche Aktivität
- Tumoren der Gebärmutter und der Eierstöcke
Krampfadern der Unterzungenvenen (sublinguale Krampfadern)
Asymptomatische Schädigung der Venen unter der Zunge. Es äußert sich durch eine leichte Vorwölbung der Blutgefäße und einen Farbumschlag von tiefem Blau nach Violett.
Gründe:
- Hypertonie
- Rauchen
- Alter
Krampfadern des Magens.
Isolierte Veränderung der Magenvenen oder kombiniert mit Krampfadern der Speiseröhre.
Gründe:
- Zirrhose
- Pfortaderhochdrucksyndrom – erhöhter Druck im Pfortadersystem bei anderen Magen-Darm-Erkrankungen (neoplastische Tumoren, Thrombosen, Anomalien der Venenentwicklung)
Symptome von Krampfadern
In seltenen Fällen tritt nur die ästhetische Seite der Krankheit auf – bläuliche Venen. Die meisten Patienten, die unter Krampfadern in den Beinen leiden, berichten von mindestens einem oder mehreren unangenehmen Symptomen.
Symptome von Krampfadern der unteren Extremitäten:
- Müdigkeit, Schmerzen oder Schweregefühl in den Beinen – dies wird durch Blutstau und dessen Druck auf das umliegende Gewebe verursacht;
- Brennen, Kribbeln oder Pochen in den Beinen – eine Reaktion auf eine Verlangsamung des Blutflusses und ein Überlaufen des Venensystems der unteren Extremitäten;
- nächtliche Muskelkrämpfe in den Beinen – schmerzhafte Krämpfe treten aufgrund von Blutstau und der Ansammlung von Stoffwechselprodukten im Gewebe auf;
- Schwellung der Füße und Knöchel – aufgrund der Venenstauung dringt der flüssige Teil des Blutes durch die veränderte Gefäßwand in das Unterhautgewebe ein;
- Juckende Haut um beschädigte Venen: Erweiterte und veränderte Blutgefäße sorgen nicht für eine normale Durchblutung und Ernährung der Haut, wodurch sie trocken und rau wird.
Unangenehme Empfindungen in den Beinen von Patienten mit Krampfadern verstärken sich nachts, insbesondere nach längerem Sitzen oder Stehen.
Das Auftreten veränderter Venen ist nicht immer proportional zur Schwere der Symptome. Daher können Venen, die für das Auge kaum wahrnehmbar sind und von Krampfadern betroffen sind, ernsthafte Beschwerden verursachen, während knotige und verdickte Venen nur minimale Bedenken hervorrufen können.
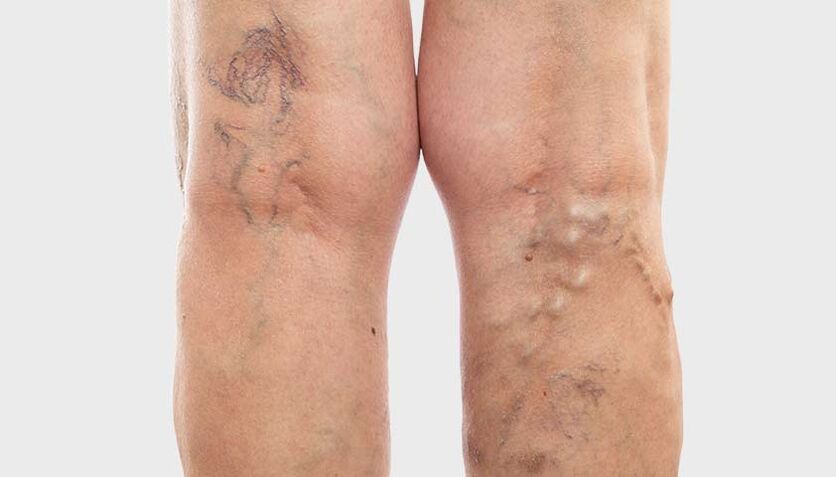
Krampfadern betreffen unterschiedliche Venen: von kleinen Hautgefäßen bis hin zu großen Stammvenen.
Die Symptome anderer Arten von Krampfadern hängen weitgehend von der zugrunde liegenden Krankheitsursache ab. Oft beschweren sich die Patienten über nichts und der Arzt erkennt das Problem erst bei der Untersuchung. Dies kommt beispielsweise bei Krampfadern der Unterzungenvenen vor.
In einigen Fällen, wie es bei Krampfadern der Speiseröhre oder des Magens der Fall ist, äußert sich die Pathologie sofort in einer möglicherweise tödlichen Komplikation: einer Blutung.
Klassifikation der Venenerkrankungen.
In der klinischen Praxis stützen sich Ärzte auf die internationale Klassifikation der Venenerkrankungen – CEAP. Dies ist eine Abkürzung, die aus den Anfangsbuchstaben der Hauptabschnitte der Klassifikation besteht:
- C – klinisch (klinische Veränderungen);
- E – Ätiologie (Ursprung der Krankheit);
- A – Anatomie (anatomische Lage von Krampfadern);
- P - Pathogenese (Mechanismus venöser Durchblutungsstörungen).
Komplikationen von Krampfadern in den Beinen.
Krampfadern selbst sind in der Regel nicht lebensbedrohlich. Aber manchmal kann die Krankheit Komplikationen verursachen.
Thrombophlebitis- Entzündung der Venenwände, die mit der Bildung eines Thrombus (Blutgerinnsels) einhergeht, der das Lumen des Gefäßes verschließt. Es äußert sich durch Schwellung und Rötung entlang der betroffenen Vene. Der Patient verspürt Schmerzen, die Haut im betroffenen Bereich wird rot und fühlt sich warm an.
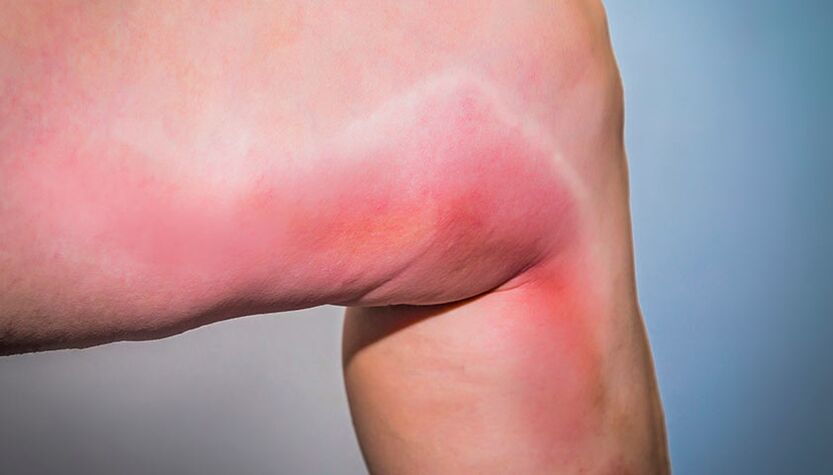
Thrombophlebitis ist eine entzündliche Reaktion der Haut und des Unterhautgewebes entlang der thrombosierten Vene.
Venöses trophisches Geschwür- ein offener Defekt der Haut und des Weichgewebes aufgrund von Blutstau, Ödemen und gestörter Zellernährung. Das Geschwür tritt an den Beinen und Knöcheln in der Nähe von Krampfadern auf. An den Unterschenkeln ist die Schwellung stärker ausgeprägt, das heißt, das Gewebe wird stärker komprimiert als an anderen Stellen. Die Heilung von Geschwüren dauert lange und enthält häufig Bakterien, die die Entzündung verstärken.
Trophische Geschwüre heilen aufgrund von Problemen mit der Durchblutung und der Gewebeernährung sehr schlecht.
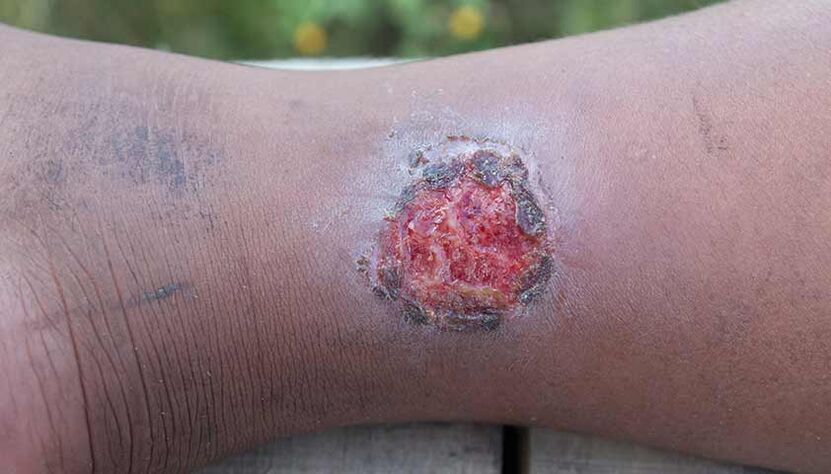
Blutung- tritt auf, wenn eine Vene reißt und sich aufgrund von Krampfadern erweitert. Im späteren Krankheitsstadium ist die Haut, die diese Venen bedeckt, sehr dünn und trocken; Eine leichte Verletzung reicht aus, um die Integrität des Gefäßes zu beeinträchtigen und es zu einer Blutung zu kommen. Manchmal kommt es im Bereich von Krampfadern zu einem spontanen Venenriss.
Diagnose von Krampfadern der Beine.
Ein Phlebologe befasst sich mit der Diagnose, Behandlung und Vorbeugung von Erkrankungen der Venen. Der Arzt stellt anhand der Beschwerden, Untersuchungen und instrumentellen Untersuchungen des Patienten eine Diagnose. Bei ausgeprägten Krampfaderbeschwerden wird in der Regel auf eine Untersuchung verzichtet, eine ärztliche Untersuchung reicht aus.
Zur Vorbereitung einer Operation oder zum Ausschluss von Begleiterkrankungen, die den Zustand der Blutgefäße beeinträchtigen, kann der Arzt Laboruntersuchungen anordnen.
Eine dieser Krankheiten ist Diabetes mellitus. Es kann den Verlauf von Krampfadern erheblich verschlechtern und das Risiko von Komplikationen (insbesondere trophischen Geschwüren) erhöhen.
Für eine genaue Diagnose und Festlegung von Behandlungstaktiken benötigen Sie Duplex-Ultraschall – den Goldstandard für die Diagnose von Gefäßerkrankungen. Mit der Methode können Sie die Struktur, Funktion, Durchgängigkeit oberflächlicher und tiefer Venen sowie die Konsistenz der Klappen beurteilen und auch die Richtung des Blutflusses bestimmen.
Bei Verdacht auf eine sekundäre Natur von Krampfadern (dies kann nach einer tiefen Venenthrombose auftreten) verschreibt der Arzt eine Venographie, CT oder MRT.
Bei der Phlebographie handelt es sich um eine Röntgenuntersuchung zur Feststellung der Durchgängigkeit tiefer Venen und der Klappenfunktion.
Mithilfe der Computer- oder Magnetresonanz-Venographie wird das Venensystem in einer dreidimensionalen Projektion und mit sehr hoher räumlicher Auflösung dargestellt.
Behandlung von Krampfadern in den Beinen.
Das Ziel der Krampfaderbehandlung besteht darin, die Symptome zu lindern oder zu beseitigen, das Erscheinungsbild der Venen zu verbessern und Komplikationen vorzubeugen.
Der Arzt wählt die Behandlungsmethode abhängig von den betroffenen Gefäßen und der Schwere der Erkrankung des Patienten mit Krampfadern.
Nicht-invasive Behandlungen
Zu den nicht-invasiven Behandlungen von Krampfadern gehören Kompressionstherapie, medikamentöse Therapie und Änderungen des Lebensstils.
Bei der Kompressionstherapie werden spezielle Socken, Strümpfe und Strumpfhosen verwendet. Die Wahl des Modells, der Stoffart und des Kompressionsgrads richtet sich nach den Beschwerden. Der Arzt hilft Ihnen bei der Auswahl der richtigen Strickware.
Das Kompressionsshirt an den Unterschenkeln drückt stärker als an den Oberschenkeln und drückt so das Blut in Richtung Herz und verhindert Stauungen.

Auswirkungen der Kompressionstherapie bei Krampfadern:
- die Symptome nehmen ab: Schweregefühl, Müdigkeit in den Beinen, nächtliche Krämpfe, Brennen oder Schmerzen;
- die Schwere des Ödems wird durch eine bessere Durchblutung verringert;
- Die Heilung trophischer Geschwüre wird beschleunigt, da die elastische Kompression die Durchblutung und die Ernährung des Gewebes verbessert.
Medikamentöse Therapie: Der Arzt kann Phlebotropika verschreiben. Phlebotrope Medikamente (Phleboprotektoren, Venotonika), biologisch aktive Substanzen, die den Venentonus erhöhen und die Schwere venospezifischer Symptome verringern. Medikamente (venotrop).
Die Hauptgruppen der Phlebotropika gegen Krampfadern:
- Angioprotektoren – verbessern die Mikrozirkulation, normalisieren die erhöhte Kapillarpermeabilität, verringern die Blutviskosität und die Wahrscheinlichkeit der Bildung von Blutgerinnseln;
- Antithrombotika – verringern das Risiko der Bildung gefährlicher Blutgerinnsel (Thromben) im Lumen von Blutgefäßen und fördern die Auflösung bestehender Blutgerinnsel;
- Bioflavonoide: natürliche Pflanzenstoffe, die den Venentonus verbessern und Venenstauungen reduzieren.
Änderungen des Lebensstils bei Krampfadern verlangsamen die Entwicklung der Krankheit erheblich und tragen in Kombination mit anderen Empfehlungen des behandelnden Arztes dazu bei, den pathologischen Prozess zu stoppen.
Wichtige Hinweise zur Änderung des Lebensstils von Patienten mit Krampfadern:
- Übungen mittlerer Intensität: Gehen, Schwimmen, Wassergymnastik, Beinübungen, Yoga. Die Stärkung der Muskulatur trägt dazu bei, die Blutzirkulation in den Gefäßen zu normalisieren, venöse Stagnation und Ödeme zu lindern;
- Gewichtskontrolle: Durch die Normalisierung des Körpergewichts wird die Belastung der Blutgefäße verringert und der Blutrückfluss durch die Venen zum Herzen erleichtert;
- schlechte Gewohnheiten aufgeben: Nikotin und Alkohol schädigen die Innenwände der Blutgefäße und stören die Regulierung des Gefäßtonus. Mit dem Rauchen aufzuhören und Alkohol zu trinken, verbessert den Zustand der Venen und die Funktion der Klappen.
Invasive Methoden zur Behandlung von Krampfadern.
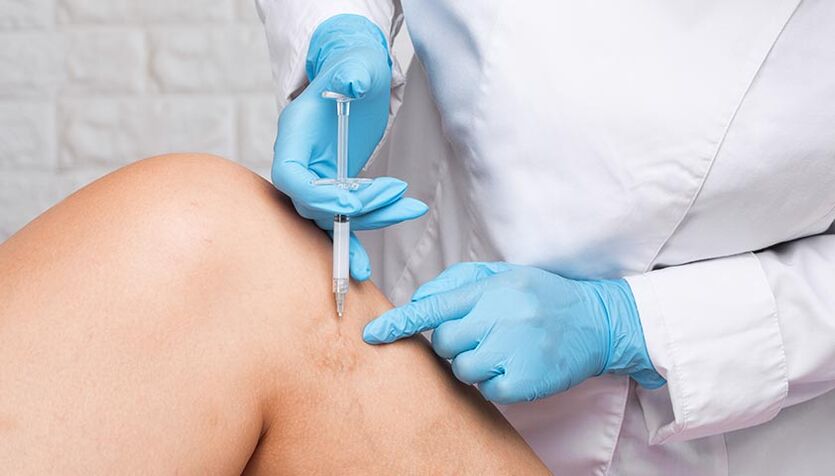
Zu den invasiven Behandlungen gehören medizinische Eingriffe, die die Unversehrtheit der Haut oder der Schleimhäute beeinträchtigen. Bei der Sklerotherapie handelt es sich um ein Verfahren, bei dem eine spezielle Verödungslösung (Sklerosierungsmittel) zum Einsatz kommt. Die Lösung wird durch eine dünne Nadel in die Problemvene injiziert, was zu deren Sklerose – „Verklebung" – führt. Die Vene wird vom Blutkreislauf getrennt und mit der Zeit unsichtbar; seine Funktion geht in die Hände benachbarter Venen über. Die Sklerotherapie wird ohne Krankenhausaufenthalt durchgeführt; Nach dem Eingriff kann der Patient nach Hause gehen.
Der Sklerotherapie-Eingriff dauert 5 bis 30 Minuten, je nachdem, wie viele Krampfadern mit Sklerosierungsmittel gefüllt werden müssen und wie groß sie sind.
Endovenöse Laser-Thermobliteration (EVLO). Durch einen kleinen Schnitt wird ein Katheter mit Laserlichtleiter in das Gefäß eingeführt. Die thermische Energie des Lasers erhitzt die Vene und sie wird verödet, also „versiegelt". Nach einigen Monaten wird das Gefäß durch Bindegewebe ersetzt und verschwindet. Der Eingriff wird ambulant durchgeführt.
Bei der Radiofrequenz-Venenobliteration (RFO) handelt es sich um die Wirkung von Hochfrequenzstrom auf die Innenfläche von Blutgefäßen. Durch eine Mikropunktion wird ein Katheter in die Vene eingeführt, der mit einem Gerät verbunden ist, das Hochfrequenzimpulse erzeugt. Im Inneren des Glases wird die Radiowelle in Wärmeenergie umgewandelt, wodurch die Vene „versiegelt" wird.
Bei EVLO wird die Vene kurzzeitig hohen Temperaturen ausgesetzt; Bei RFO ist die Temperatur niedriger, aber die Sitzung dauert länger. Beide Verfahren sind effektiv und sicher.
NTNT-Obliteration oder nicht-thermische, nicht-tumeszierende Methoden:
- Venenverödung mit Cyanacrylatkleber;
- Mechanochemische Verödung, bei der gleichzeitig mechanische und chemische Effekte im Behälter auftreten.
Die NTNT-Obliteration ist die modernste und am wenigsten traumatische Methode zur Behandlung von Krampfadern mit kurzer Rehabilitationszeit.
Bei der Phlebektomie handelt es sich um die Entfernung von Stammvenen, bei denen Krampfadern aufgetreten sind. Sie kann als eigenständige Operation oder in Kombination mit anderen Techniken durchgeführt werden. Die Entfernung der Krampfader erfolgt unter örtlicher Betäubung durch kleine Einstiche.
Vorbeugung von Krampfadern an den Beinen.
Sie können der Entstehung von Krampfadern vorbeugen, wenn Sie im Alltag einfache Präventionsregeln beachten.
Eine Kombination provozierender Faktoren (langes Sitzen mit gekreuzten Beinen, Tragen unbequemer Schuhe) erhöht das Risiko für die Entwicklung von Krampfadern in den Beinen.

Vorbeugung von Krampfadern: Was Sie wissen müssen:
- mäßige körperliche Aktivität (Gehen, Schwimmen, Beinübungen) und Ruhe mit hochgelegten Beinen verbessern die freie Blutzirkulation durch die Gefäße und helfen, eine Stagnation in den Venen zu vermeiden;
- rationelle Ernährung und Gewichtsnormalisierung führen zu einer Stärkung der Blutgefäße;
- Das Tragen lockerer Kleidung, die die Bewegung nicht einschränkt, trägt zur Verbesserung der Blutzirkulation bei.
- Eine kalte Dusche in der warmen Jahreszeit hilft, die Venen zu straffen.
- bequeme Schuhe mit niedrigem Absatz (nicht mehr als 3 cm) ermöglichen es Ihnen, eine unzureichende Belastung des Fußes und eine Störung der Durchblutung zu vermeiden;
- Ein vernünftiger Ansatz beim Besuch von Saunen und Dampfbädern ermöglicht es Ihnen, eine normale Durchblutung aufrechtzuerhalten (längere thermische Eingriffe erweitern die Venen stark, wodurch die Durchblutung verlangsamt wird).























